DIAGNÓSTICO
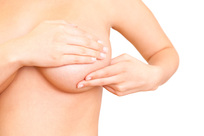
El examen de seno se debe realizar en posición vertical, sentada y acostada con las manos de la mujer detrás de la cabeza. Los senos deben ser inspeccionados en busca de diferencias en el tamaño, retracción de la piel o del pezón, patrones venosos prominentes y signos de inflamación. Se debe usar la superficie plana de la punta de los dedos para palpar el tejido mamario contra la pared torácica. Las zonas axilares y supraclaviculares deben ser revisadas en busca de nódulos. El pezón debe comprimirse suavemente para comprobar si hay secreciones.
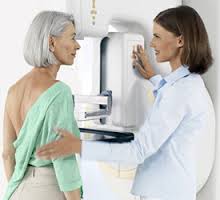
Mamografía: La extensión del uso de la mamografía ha sido eficaz, ya que ha reducido la tasa de mortalidad del cáncer de mama hasta un 30 %. La mamografía es el mejor método de cribado de lesiones tempranas disponible. La tasa de supervivencia para las mujeres con cáncer de mama se incrementa drásticamente cuando se diagnostica en una etapa temprana, detectado precozmente tiene una sobrevida a los 10 años que alcanza hasta un 98 %. Desafortunadamente, sólo el 60% de los cánceres se diagnostican en una fase localizada. De manera que la mamografía regular debe ir acompañada de un examen físico regular de mama para mejorar ese porcentaje.
Se recomienda la mamografía cada año para las mujeres asintomáticas mayores de 40 años. Se le conoce como mamografía de detección, despistaje o «screening» y utiliza un protocolo de dos proyecciones, por lo general una de ellas en dirección oblicua lateral medial y la proyección craneocaudal, es decir, de arriba abajo.46 La mamografía en mujeres sintomáticas o en aquellas con factores de riesgo elevados se le conoce como mamografía de diagnóstico y por lo general utilizan más de dos proyecciones por imagen.
El pesquistaje en mujeres de 50 a 75 años de edad disminuye significativamente la tasa de mortalidad por cáncer de mama. El cribado en mujeres entre 40 y 49 años es controvertido, debido a una menor incidencia de la enfermedad en este grupo de edad y a que las mamas son más densas lo cual disminuye la sensibilidad de la mamografía. Varios estudios muestran una reducción significativa en las tasas de mortalidad en mujeres de esta franja de edad que recibieron mamografías, mientras que otros trabajos no demostraron beneficios en este grupo. En los casos de personas con mamas densas lo importante es realizar pruebas complementarias para descartar falsos negativos: test de Octava Pink, ecografía y/o Resonancia magnética.
Existe la posibilidad de obtener falsos positivos con las mamografías. Las mujeres en edades comprendidas entre 40 y 69 años tienen una probabilidad del 30 % de falsos positivos en su mamografía durante un periodo de 10 años. Estos falsos positivos conllevan a exámenes complementarios, seguimiento y biopsias, aumento de los costos e innecesaria ansiedad, cuyas consecuencias psicológicas pueden persistir incluso después de un resultado final benigno.[cita requerida] La frecuencia de falsos positivos es mayor para las mujeres más jóvenes debido a que la mayoría de las masas en sus senos suelen ser benignos.
Se recomienda la mamografía cada año para las mujeres asintomáticas mayores de 40 años. Se le conoce como mamografía de detección, despistaje o «screening» y utiliza un protocolo de dos proyecciones, por lo general una de ellas en dirección oblicua lateral medial y la proyección craneocaudal, es decir, de arriba abajo.46 La mamografía en mujeres sintomáticas o en aquellas con factores de riesgo elevados se le conoce como mamografía de diagnóstico y por lo general utilizan más de dos proyecciones por imagen.
El pesquistaje en mujeres de 50 a 75 años de edad disminuye significativamente la tasa de mortalidad por cáncer de mama. El cribado en mujeres entre 40 y 49 años es controvertido, debido a una menor incidencia de la enfermedad en este grupo de edad y a que las mamas son más densas lo cual disminuye la sensibilidad de la mamografía. Varios estudios muestran una reducción significativa en las tasas de mortalidad en mujeres de esta franja de edad que recibieron mamografías, mientras que otros trabajos no demostraron beneficios en este grupo. En los casos de personas con mamas densas lo importante es realizar pruebas complementarias para descartar falsos negativos: test de Octava Pink, ecografía y/o Resonancia magnética.
Existe la posibilidad de obtener falsos positivos con las mamografías. Las mujeres en edades comprendidas entre 40 y 69 años tienen una probabilidad del 30 % de falsos positivos en su mamografía durante un periodo de 10 años. Estos falsos positivos conllevan a exámenes complementarios, seguimiento y biopsias, aumento de los costos e innecesaria ansiedad, cuyas consecuencias psicológicas pueden persistir incluso después de un resultado final benigno.[cita requerida] La frecuencia de falsos positivos es mayor para las mujeres más jóvenes debido a que la mayoría de las masas en sus senos suelen ser benignos.
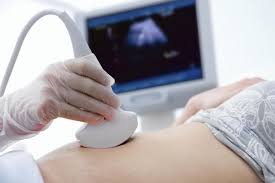
Ecografía: El pesquisaje por ultrasonido es útil para diferenciar entre masas o tumores mamarios sólidos y los quísticos, fundamentalmente cuando una masa palpable no es bien visualizado en una mamografía. La ecografía es especialmente útil en mujeres jóvenes con tejido mamario denso con una masa palpable que no se visualiza en una mamografía. La ecografía no debe ser utilizada en los controles de rutina, sobre todo porque no se visualizan las microcalcificaciones y la detección de carcinomas es insignificante con la ecografía.
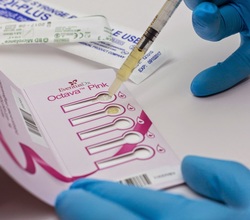
Octava Pink: Se trata de un método en el que se hace el diagnóstico de cancer de mama mediante un análisis de sangre en el que se detectan los anticuerpos compatibles con el desarrollo de un cancer de mama. Es una prueba no invasiva (un análisis de sangre) en el que se separa el suero de la sangre, una vez separado el suero se an: alizan los anticuerpos encontrados en el suero.
Los procesos inmunológicos que provocan la producción de autoanticuerpos se deben a la presencia de proteínas alteradas en las células cancerosas y que provocan una respuesta inmune. Las alteraciones se deben a mutaciones, degradación inadecuada, sobreexpresión y/o la liberación de proteínas del tejido dañado. Esta técnica es en la que se basa Octava Pink como parte de un uso clínico rutinario y no presenta riesgos para la paciente, siendo únicamente necesaria la toma de una muestra de sangre periférica.
En un ensayo realizado muy recientemente, se usaron 1009 muestras de suero (397 de mujeres con cáncer de mama y 612 de mujeres sanas). 721 muestras fueron utilizadas para ajustar la prueba, y las 288 se usaron para comprobar la fiabilidad de la prueba. OctavaPink reconoció como enfermas a 81 de las 120 muestras procedentes de mujeres con cáncer de mama, y como sanas a 165 de las 168 muestras. Estos datos proporcionan una sensibilidad del 68 % y una especificidad del 98 %.
Esta prueba es recomendable en grupos de personas de riesgo: Personas que tengan mamas densas, personas de alto riesgo de cancer familiar o que hayan dado positivo en una mutación patógena en un gen BRCA, personas que no pueden realizarse una mamografía.
Esta prueba está contraindicada en personas que hayan tenido tratamientos con cualquier tipo de inmunosupresores, estén en tratamiento oncológico o hayan sido diagnósticados alguna vez de cancer de mama, pues son todas situaciones en las que los niveles de anticuerpos pueden estar alterados fuera de lo normal por lo que el resultado de la prueba puede ser incorrecto.
Los procesos inmunológicos que provocan la producción de autoanticuerpos se deben a la presencia de proteínas alteradas en las células cancerosas y que provocan una respuesta inmune. Las alteraciones se deben a mutaciones, degradación inadecuada, sobreexpresión y/o la liberación de proteínas del tejido dañado. Esta técnica es en la que se basa Octava Pink como parte de un uso clínico rutinario y no presenta riesgos para la paciente, siendo únicamente necesaria la toma de una muestra de sangre periférica.
En un ensayo realizado muy recientemente, se usaron 1009 muestras de suero (397 de mujeres con cáncer de mama y 612 de mujeres sanas). 721 muestras fueron utilizadas para ajustar la prueba, y las 288 se usaron para comprobar la fiabilidad de la prueba. OctavaPink reconoció como enfermas a 81 de las 120 muestras procedentes de mujeres con cáncer de mama, y como sanas a 165 de las 168 muestras. Estos datos proporcionan una sensibilidad del 68 % y una especificidad del 98 %.
Esta prueba es recomendable en grupos de personas de riesgo: Personas que tengan mamas densas, personas de alto riesgo de cancer familiar o que hayan dado positivo en una mutación patógena en un gen BRCA, personas que no pueden realizarse una mamografía.
Esta prueba está contraindicada en personas que hayan tenido tratamientos con cualquier tipo de inmunosupresores, estén en tratamiento oncológico o hayan sido diagnósticados alguna vez de cancer de mama, pues son todas situaciones en las que los niveles de anticuerpos pueden estar alterados fuera de lo normal por lo que el resultado de la prueba puede ser incorrecto.
Resonancia magnética de alto campo: La resonancia magnética de alto campo es un método adicional y complementario para detectar y diagnósticar el cancer de mama y se debe usar en mujeres de alto riesgo, se puede utilizar para detectar o confirmar la presencia del cancer y evaluar su extensión. Al igual que otras pruebas se debe usar en personas con alto riesgo de cancer de mama familiar. Si bien no es una herramienta habitual en el cribado por su alto coste y porque genera muchos falsos positivos, pero si es de uso habitual en mujeres que ya han sido diagnosticadas.
